Wszelkie rodzaje artrozy występują z procesami zwyrodnieniowymi i dystroficznymi w tkance stawowej. Choroba zawsze nabiera charakteru przewlekłego i nie jest całkowicie wyleczona, można jedynie spowolnić lub zatrzymać jej postęp.
Według ICD-10 gonartroza (uszkodzenie stawów kolanowych) należy do grupy pod kodem „M17". Nacisk w leczeniu kładzie się na terapię lekową, interwencję chirurgiczną stosuje się tylko wtedy, gdy kurs jest zaawansowany.
Co dzieje się ze stawem kolanowym z artrozą?
Artrozie stawu kolanowego towarzyszą procesy zwyrodnieniowe i dystroficzne, które nieleczone postępują stopniowo. W tym przypadku nie obserwuje się procesów zapalnych, z wyjątkiem rzadkich przypadków.
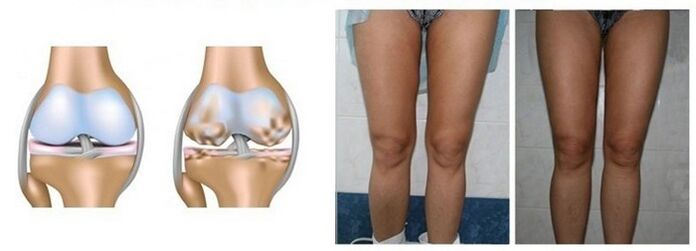
Zwyrodnienie i dystrofia stawu początkowo praktycznie nie ma wpływu na funkcjonalność stawu kolanowego. Z biegiem czasu procesy te prowadzą do naruszenia struktury stawu, przestaje „ślizgać się", na jego powierzchni pojawiają się guzki (z powodu zmian deformacyjnych).
Spada krążenie krwi, pogarsza się miejscowy metabolizm (procesy metaboliczne), co tylko zwiększa tempo progresji choroby. Bardzo szybko rozpoczyna się proces degeneracji chrząstki szklistej, jej ścieńczenie, rozwarstwienie, a później pojawienie się na niej pęknięć.
Efektem końcowym choroby jest całkowite zniszczenie (zniszczenie) chrząstki szklistej z odsłonięciem sąsiedniej kości. Ale na tym problem się nie kończy: z powodu odsłonięcia kości ta ostatnia zaczyna gęstnieć i pojawiają się na niej narosty kostne (często w postaci cierni).
Wszystko to prowadzi również do deformacji chorej kończyny, a następnie jej skrzywienia. Z tego powodu choroba nazywana jest również „deformującą artrozą". Przy już istniejącej deformacji kończyny choroby nie da się wyleczyć bez operacji.
Przyczyny rozwoju choroby
Najczęściej rozwój artrozy stawu kolanowego poprzedza pojawienie się kilku czynników predysponujących. Wrodzone czynniki ryzyka wcale nie są konieczne, choroba bardzo często rozwija się z czynnikami nabytymi (uraz, infekcja, stan zapalny).
Główne powody:
- Ciężkie zaburzenia procesów metabolicznych / metabolicznych w organizmie (wszelkie ostre lub przewlekłe ciężkie choroby tarczycy, nadnerczy).
- Zaburzenia krążenia i obecność tendencji do krwawień włośniczkowych (ze względu na ich kruchość).
- Nadwaga (stadium otyłości II-III) z poważnym wzrostem obciążenia układu mięśniowo-szkieletowego jako całości.
- Urazy stawów kolanowych (w tym urazy bezpośrednie, rany penetrujące, zerwania aparatu więzadłowego, urazy łąkotek, złamania, zwichnięcia i podwichnięcia, pęknięcia).
- W niedawnej przeszłości wystąpiły patologie zapalne (przede wszystkim zapalenie stawów lub reumatyzm).
- Nadmierna aktywność fizyczna (grupa ryzyka obejmuje sportowców, gimnastyków, osoby grające w tenisa, piłkę nożną, koszykówkę).
- Następstwa długotrwałej, źle leczonej kontuzji kolana.
- Wady wrodzone i anomalie w budowie tkanek stawowych, dziedziczne czynniki ryzyka (mutacje genetyczne).
Istnieje bezpośredni związek między przyczyną a nasileniem artrozy. Jeśli przyczyną są zaburzenia metaboliczne lub ciężkie urazy, rokowanie jest gorsze niż w przypadku rozwoju artrozy na tle przeciążenia stawów lub zmian dystroficznych związanych z wiekiem.
Statystyki incydentów
Statystycznie choroba zwyrodnieniowa stawu kolanowego jest bardzo powszechna, zajmuje jedno z czołowych miejsc wśród wszystkich form artrozy w ogóle. Około 20% pacjentów zgłaszających się do wyspecjalizowanych placówek medycznych cierpi na gonartrozę.
Jeśli weźmiemy pod uwagę wszystkie choroby stawów kolanowych, to wśród nich udział artrozy spada na około 53% przypadków. W ostatnim czasie obserwuje się wzrost liczby przypadków gonartrozy wśród populacji, zwłaszcza w krajach rozwiniętych.
Wiąże się to ze wzrostem średniej długości życia (im starsza osoba, tym większe ryzyko zachorowania na tę postać artrozy) oraz z przewagą siedzącego trybu życia. I to jest naprawdę problem, ponieważ lekarze wciąż nie są w stanie całkowicie wyleczyć gonartrozy.
Dlaczego gonartroza jest niebezpieczna?
Głównym niebezpieczeństwem gonartrozy jest niepełnosprawność spowodowana rozwojem powikłań, które nie są podatne na leczenie zachowawcze. Przede wszystkim jest to deformacja stawu i kości chorej kończyny. Niepełnosprawność jest możliwa już w trzecim stadium choroby.
Drugim niebezpieczeństwem jest rozwój przewlekłego silnego bólu, który może niepokoić pacjenta tak bardzo, że nie będzie mógł normalnie spać. Ciągłe wybudzanie z powodu bólu kolana jest jednym z najczęstszych problemów w stadium 3-4 gonartrozy.
Śmiertelne konsekwencje właśnie z powodu gonartrozy nie powstają. Teoretycznie może dojść do poważnego urazu z powodu nagłego zakleszczenia stawu. Jest to tak zwany objaw blokady stawów, obserwowany najczęściej w 3-4 stadiach choroby.
Stopień gonartrozy i różnica między nimi
Choroba dzieli się na cztery etapy, które różnią się stopniem zaawansowania przebiegu, nasileniem i liczbą objawów oraz ostatecznym rokowaniem. Również każdy etap choroby zwyrodnieniowej stawów jest leczony w specjalny sposób (chociaż różnice w schematach leczenia mogą wydawać się niewielkie dla osoby nie będącej lekarzem).
Stopień gonartrozy:
- pierwszy stopień: choroba praktycznie nie objawia się w żaden sposób, możliwy jest tylko niewielki dyskomfort, ale ogólnie pacjent czuje się dobrze i dlatego bardzo problematyczne jest zdiagnozowanie choroby na pierwszym etapie;
- drugi stopień: pojawiają się silne bolesne odczucia, szczególnie po długim spacerze lub staniu; charakterystyczny chrupnięcie rozwija się podczas aktywności fizycznej, proces atrofii mięśnia czworogłowego uda może się już rozpocząć;
- trzeci stopień: bóle stają się rozdzierające, stale przeszkadzają pacjentowi, pojawiają się wyraźne zmiany deformacyjne w stawie, staje się gorące w dotyku, normalne chodzenie, a nawet bieganie jest niemożliwe;
- czwarty stopień: jest to bardzo trudne z ciężkimi deformacjami stawu i ciągłym bólem, który nie pozwala nawet spać pacjentowi; dysfunkcje stawów są tak wyraźne, że możliwe jest zesztywnienie (całkowite unieruchomienie dotkniętego stawu).
Pierwsze dwa stopnie gonartrozy są uważane za warunkowo korzystne, ponieważ praktycznie nie zakłócają normalnego życia danej osoby. Ostatnie dwa etapy są bardzo ciężkie i prowadzą do niepełnosprawności.
Objawy gonartrozy na różnych etapach
Obraz kliniczny gonartrozy zależy od stadium choroby. W pierwszym etapie objawy mogą nie występować, natomiast w czwartym są one bardzo wyraźne i nie przestają niepokoić pacjenta nawet przy silnej terapii lekowej.
Objawy pierwszego etapu:
- Niewielki dyskomfort lub ból z silnym obciążeniem stawu.
- Ledwo zauważalny chrupnięcie.
- Subtelny wzrost wielkości stawu.
Objawy etapu 2:
- ból o umiarkowanym nasileniu, zwykle występujący z okresem zaostrzeń i remisji;
- staw staje się ciepły w dotyku;
- możliwe jest zaczerwienienie skóry nad dotkniętym stawem;
- umiarkowane dysfunkcje kolan (chodzenie i bieganie jest nadal możliwe, ale z pewnymi trudnościami);
- zwiększony ból rano i po długim pobycie w pozycji stojącej.
Objawy etapu 3:
- silne bóle, które dokuczają pacjentowi przez całą dobę, ale w okresach zaostrzenia (u każdego pacjenta wywołujące zaostrzenie) ból nasila się kilkakrotnie;
- widoczne zmiany deformacyjne w kolanie, jego wzrost;
- dotknięty staw staje się gorący podczas badania palpacyjnego;
- normalny ruch jest niemożliwy z powodu częściowego unieruchomienia stawu;
- ewentualnie skrzywienie podudzia.
Objawy etapu 4:
- bóle stają się rozdzierające, nie pozwalają pacjentowi na wykonywanie codziennych czynności (w tym intelektualnych, bo ból upośledza funkcje poznawcze);
- pojawienie się zapalenia błony maziowej z powodu nagromadzenia wysięku w jamie chrząstki stawu kolanowego;
- teraz zmiany deformacyjne są już wyraźnie widoczne nie tylko w stawie, ale także w kończynie jako całości;
- uczucie fluktuacji w badaniu palpacyjnym rzepki i otaczających tkanek;
- prawie całkowite lub nawet całkowite unieruchomienie stawu kolanowego (w tym przypadku tylko operacja pomoże przywrócić funkcjonalność kończyny).
Jeśli nie jest możliwe wyeliminowanie lub znaczne zmniejszenie bólu na 3-4 etapach artrozy, lekarze stosują blokady przeciwbólowe, ale blokad nie można wykonywać codziennie.
Diagnostyka
W diagnostyce artrozy stawu kolanowego nacisk kładzie się na techniki obrazowania, podczas gdy badania laboratoryjne zwykle nic nie wykazują.
Zastosowane metody diagnostyczne:
- Badanie przez ortopedę z palpacją chorego stawu, pomiary liniowe kości, angiometria.
- Kliniczne badania krwi (sedymentacja całkowita i erytrocytów/OB), oznaczanie poziomu fibrynogenu we krwi i moczu, a przede wszystkim mocznika oraz innych parametrów biochemicznych.
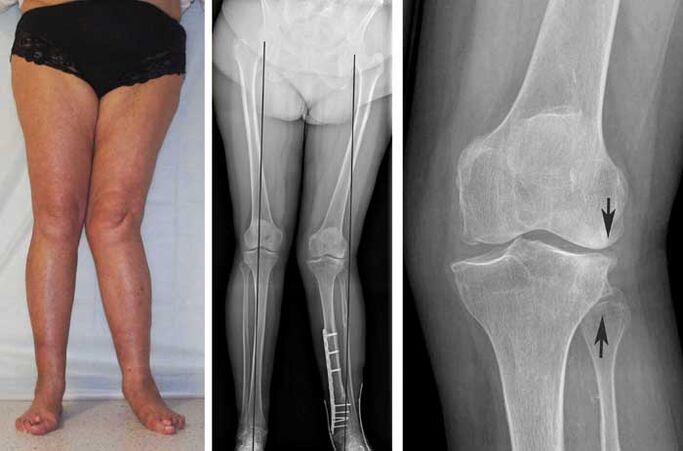
- Radiografia (ujawnia się zwężenie przestrzeni stawowej, deformacje, stwardnienie chrząstki, nagromadzenie soli, a nawet osteofity kości).
- Badanie ultrasonograficzne (wyłącznie do diagnostyki różnicowej).
- Rezonans magnetyczny lub tomografia komputerowa (najbardziej pouczające pod względem obrazowym metody diagnostyczne).
Zwykle do postawienia diagnozy wystarczy zdjęcie rentgenowskie, zwłaszcza jeśli choroba jest w zaawansowanym stadium. W stosunkowo rzadkich przypadkach wymagane jest obrazowanie metodą rezonansu komputerowego lub rezonansu magnetycznego.
Leczenie gonartrozy: metody
Leczenie artrozy stawu kolanowego jest złożone, ponieważ żadna metoda leczenia nie jest odizolowana od innych z dobrym skutkiem (nawet leki). Kuracja jest długa, może trwać latami, czasem nawet przepisuje się ją do końca życia.
Stosowane metody leczenia:
- terapia lekowa - podstawa leczenia;
- ćwiczenia fizjoterapeutyczne;
- terapia dietetyczna;
- leczenie fizjoterapeutyczne;
- interwencja chirurgiczna.
Najważniejszą rzeczą w leczeniu artrozy jest systematyczny charakter procesu i bezwzględne przestrzeganie zaleceń lekarza prowadzącego. Próby samodzielnego leczenia gonartrozy, w tym ignorowanie zaleceń lekarza, zwykle kończą się niepełnosprawnością.
Terapia ruchowa
Ćwiczenia fizjoterapeutyczne najlepiej nadają się do leczenia 1-2 etapów artrozy stawów kolanowych. Na takich etapach jest to prawie główna metoda leczenia, ponieważ wychowanie fizyczne może spowolnić postęp choroby i wyeliminować większość objawów.
Nie ma jednak żadnego sensu z klasycznego wychowania fizycznego, może też być szkodliwe. Dlatego pacjentowi przepisuje się specjalne ćwiczenia i indywidualnie (ponieważ gonartroza może przebiegać inaczej u poszczególnych pacjentów).
Nie ma ram czasowych na leczenie metodami terapii ruchowej - najlepiej, aby zaangażować się w przepisane ćwiczenia na całe życie, od czasu do czasu odwiedzając lekarza w celu dynamicznego monitorowania stawu. Bardzo przydatne jest łączenie terapii ruchowej z ćwiczeniami w basenie (tam obciążenie stawów jest znacznie mniejsze).
Dieta
Chociaż korekta żywieniowa może być bardzo przydatna, nie jest obowiązkową metodą leczenia. Tylko w 40% przypadków dietoterapia daje zauważalne wyniki i zwykle u osób, u których początek artrozy został wywołany przez patologie endokrynologiczne.
Pacjent jest poinstruowany, aby zrezygnować z tłustych, smażonych, słonych i wędzonych potraw. Wprowadza się zakaz spożywania napojów alkoholowych, czasami zakazane jest także palenie tytoniu. Jednocześnie zaleca się spożywanie dużych ilości warzyw, owoców i produktów mięsnych.
W takim przypadku kiełbasy, kiełbasy czy parówki nie mogą być nazywane produktami mięsnymi. Pacjentowi poleca się spożywanie chudego mięsa, szczególnie przydatny jest gotowany kurczak (ze względu na stosunkowo niską kaloryczność i wysoką zawartość białka).
Fizjoterapia
Zabiegi fizjoterapeutyczne są przydatne tylko w łagodzeniu objawów artrozy, ale nie wpływają bezpośrednio na chorobę. Oznacza to, że nie można wyleczyć nawet pierwszego etapu artrozy za pomocą fizjoterapii, bez względu na to, co mówią tam niektórzy „specjaliści".
Fizjoterapia jest dobra w łagodzeniu bólu, ale tylko wtedy, gdy jest łagodny. Przy silnym bólu (stadium 3-4 artrozy) fizjoterapia nie pomoże, podobnie jak większość leków (zwłaszcza do stosowania doustnego).
Najkorzystniejsze w leczeniu artrozy są magnetoterapia, terapia kwantowa, terapia błotna, akupunktura i hirudoterapia (terapia pijawkami). Techniki fizjoterapii szokowej są zabronione ze względu na groźbę dodatkowego uszkodzenia stawów.
Operacja
Interwencja chirurgiczna jest wymagana tylko w 3-4 stadiach choroby, gdy metody zachowawcze nie są już konieczne. Można zastosować różne rodzaje zabiegów: drenaż jamy stawowej, usunięcie osteofitów kostnych, wymianę (protetykę) stawu.
Aby przywrócić funkcjonalność stawu, najlepiej jest jego przeszczep, ale problem polega na tym, że jest to bardzo kosztowna procedura. W rezultacie tylko 10-15% pacjentów może sobie pozwolić na taką operację. Ale nawet przy wymaganej ilości pieniędzy nie zawsze można wymienić złącze.
Faktem jest, że taka procedura jest przeciwwskazana u pacjentów w ciężkim stanie lub u pacjentów w wieku powyżej 65-70 lat. Należy pamiętać, że każda operacja kolana wiąże się z ryzykiem powikłań (możliwe są nawet śmiertelne komplikacje, ale są one bardzo rzadkie).
Lek
Wraz z fizjoterapią ćwiczenia są podstawą leczenia i jego obowiązkowym elementem. Jeśli nadal nie można zastosować innych procedur, nie można obejść się bez terapii lekowej w połączeniu z terapią ruchową (tradycyjna medycyna nie może zastąpić terapii lekowej).
Pacjentowi przepisuje się leki przeciwbólowe (z silnym bólem - blokada), leki zmniejszające przekrwienie, zwiotczające mięśnie, leki przeciwhistaminowe. Często przepisywane są chondroprotektory, możliwe są wstrzyknięcia kwasu hialuronowego (zastępujące fizjologiczne smarowanie stawów).
Leki mogą naprawdę wpływać na chorobę tylko na 1-2 etapach artrozy. W 3-4 stadiach choroby terapia lekowa odgrywa jedynie rolę sposobu radzenia sobie z objawami, podczas gdy tylko operacja może mieć wpływ na chorobę.
Niuanse leczenia w fazie zaostrzenia i w remisji
Podejścia do leczenia artrozy stawu kolanowego podczas zaostrzenia i remisji są nieco inne. W fazie zaostrzenia stosuje się agresywną terapię, mającą na celu jak najszybsze przywrócenie funkcji stawu i eliminację objawów.
Ból osiąga swój szczyt właśnie na etapie zaostrzenia choroby, dlatego w takich przypadkach można przepisać blokady leków.
Można przepisać niesteroidowe leki przeciwzapalne. Pomimo tego, że artroza zwykle przebiega bez stanu zapalnego, może wystąpić w ostrej fazie. Pacjentowi zalecono leżenie w łóżku, minimalne obciążenie dotkniętego stawu i unikanie przegrzania kończyny.
Wręcz przeciwnie, na etapie remisji zalecane są ćwiczenia fizyczne i ogólnie zalecany jest wzrost aktywności fizycznej. Powodem jest to, że normalne chodzenie jest możliwe w fazie remisji, ponieważ poprawia się funkcja stawu, a ból ma zwykle umiarkowaną intensywność.
Konieczne jest umiejętne wykorzystanie remisji – to właśnie okres, w którym możliwe są zajęcia w basenach, zajęcia z rehabilitantem i próby przywrócenia funkcjonalności stawu. Na tym etapie nie można obejść się bez leków.
Najczęściej przepisywane są chondroprotektory, doustne środki przeciwbólowe (według uznania pacjenta, ponieważ jeśli ból jest ledwo zauważalny, nie ma potrzeby ich przyjmowania). Można przepisać maści, żele i kremy, w tym o działaniu rozgrzewającym (czego lepiej nie używać podczas zaostrzenia).
Dodatkowo można zalecić masaż, w tym terapię manualną (tylko jeśli choroba jest w stadium 1-2). Za zgodą lekarza można stosować specjalne techniki gimnastyczne.
Remisja to idealny czas na fizjoterapię, ale o wybór konkretnej fizjoterapii powinien decydować lekarz, a nie pacjent. W końcu, jeśli to konieczne, w okresie remisji można podawać iniekcje preparatów kwasu hialuronowego.
W przypadku zaostrzenia artrozy kwas hialuronowy nie jest przepisywany, ponieważ na tle stanu zapalnego takie zastrzyki doprowadzą do poważnych konsekwencji. Uwaga: zastrzyki powinna wykonywać wyłącznie osoba o odpowiednich kwalifikacjach.
Zwykłym lekarzom, a tym bardziej średniemu personelowi medycznemu (ratownicy medyczni, pielęgniarki) nie wolno wykonywać takich zastrzyków. Samozastrzyki do stawu są obarczone nie tylko niepełnosprawnością, ale także śmiercią (z powodu zagrożenia wstrząsem anafilaktycznym lub zakrzepem krwi, jeśli igła przypadkowo dostanie się do naczynia).
Prognozy leczenia
Rokowanie w leczeniu gonartrozy różni się w zależności od stadium choroby i ogólnego stanu zdrowia pacjenta. Jeśli jest to etap 1-2 i leczenie rozpocznie się natychmiast, rokowanie jest bardzo dobre, zwłaszcza u osób w wieku produkcyjnym.
W przypadku artrozy w stadium 3-4 rokowanie jest bardzo złe, zarówno u młodych pacjentów, jak iu osób starszych. Chociaż zauważono, że młodzi ludzie znacznie łatwiej tolerują chorobę zwyrodnieniową stawów na takich etapach, to jednak nieuchronnie prowadzi ona do niepełnosprawności.
Jednak posiadanie 3-4 stadium artrozy nie jest równoznaczne z wyrokiem. W rzeczywistości za pomocą interwencji chirurgicznej można spróbować przywrócić, jeśli nie całą funkcjonalność kolana, to większość. Wszczepienie sztucznego stawu może dać doskonały efekt.
Profilaktyka artrozy stawu kolanowego
Artroza to grupa chorób, którym można całkowicie zapobiec, stosując dość proste środki zapobiegawcze. Oczywiście takie środki nie gwarantują 100% ochrony, ale mogą zmniejszyć ryzyko zachorowania (szczególnie u osób zagrożonych).
Środki zapobiegawcze:
- Należy unikać niepotrzebnego obciążania stawów (takie obciążenia obejmują sporty wyczynowe).
- Racjonalne odżywianie, z przewagą owoców i warzyw w codziennej diecie.
- Utrzymanie dobrej kondycji fizycznej, regularna gimnastyka.
- Zapobieganie lub eliminacja otyłości (większa masa ciała – większy nacisk na stawy w ciele).
- Leczenie profilaktyczne chondroprotektorami po ukończeniu 45 roku życia (tylko po konsultacji z lekarzem).
- Odpowiednie dzienne spożycie płynów (ok. 1, 5 litra wody dziennie), minimalizując spożycie soli.
Najważniejsze, aby nie przesadzać z aktywnością fizyczną, ponieważ jest to przydatne tylko z umiarem (jeśli nie ma zużycia układu mięśniowo-szkieletowego). Wychowanie fizyczne jest przydatne, sport nie, szczególnie dla stawów i układu sercowo-naczyniowego.

























